21/02/2013
Pour la coagulation: HEA de haut PM pas bon ?
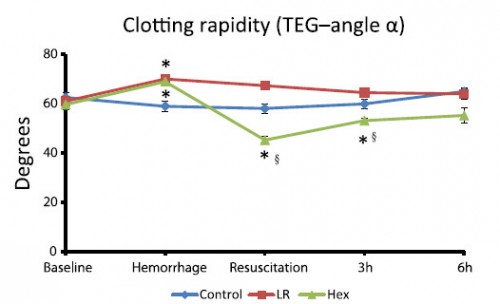
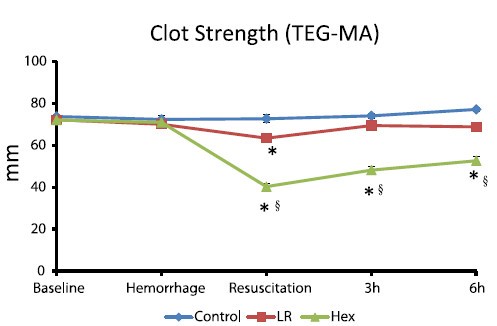
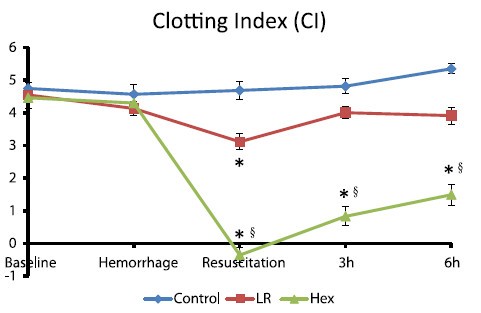
Comparisons of lactated Ringer’s and Hextend resuscitation on hemodynamics and coagulation following femur injury and severe hemorrhage in pigs
Wenjun Z et all J Trauma Acute Care Surg. 2013;74: 732-740
After traumatic hemorrhage, coagulation function was restored within 6 hours with LR resuscitation but not with Hextend. The lack of recovery after Hextend is likely caused by greater hemodilution and possible effects of starches on coagulation substrates and further documents the need to restrict the use of high-molecular-weight starch in resuscitation fluids for bleeding casualties.
On rappelle que l'Hextend est un HEA 670/0.75 et que le voluven est un HEA 130/0,4 dont les effets sur la coagulation sont réputées étant moindres.
| Tags : coagulopathie, remplissage, hémorragie
02/12/2012
Expansion volémique par F Shortgen IAR IDF
| Tags : remplissage, choc
Choc hémorragique par D. Journois IAR IDF
| Tags : choc, hémorragie, remplissage
08/09/2012
Moins remplir: Mieux ? Oui, MAIS
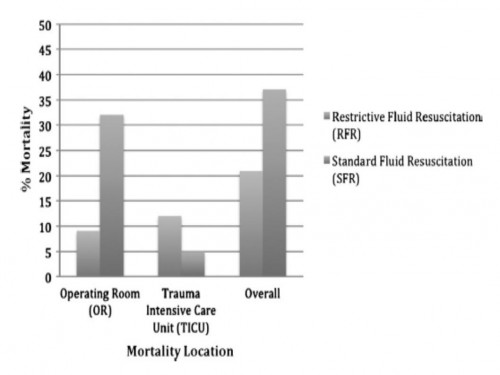
Restrictive fluid resuscitation in combination with damage control resuscitation: Time for adaptation.
Marquinn D et all. J Trauma Acute Care Surg. 2012;73: 674-678.
-------------------------------------------------------------------------------------------------------------
Ce travail confirme l'intérêt d'une stratégie de remplissage vasculaire parcimonieuse dès lors qu'une réanimation et une chirurgie spécialisée moderne sont accessibles. Le collectif des patients est ici celui de traumatisés thoraciques sévères arrivant dans une structure spécialisée dans des délais très courts. De telles conditions ne sont pas forcément celles de la prise en charge de blessés de guerre pour qui les délais d'évacuation sont souvent plus élevés. Il n'en demeure pas moins que cette publication milite pour une politique de remplissage vasculaire raisonnée. On rappelle que la procédure du sauvetage au combat donne pour objectif la perception d'un pouls radial perceptible.
-------------------------------------------------------------------------------------------------------------
BACKGROUND:
Damage control resuscitation (DCR) conveys a survival advantage in patients with severe hemorrhage. The role of restrictive fluid resuscitation (RFR) when used in combination with DCR has not been elucidated. We hypothesize that RFR, when used with DCR, conveys an overall survival benefit for patients with severe hemorrhage.
METHODS:
This is a retrospective analysis from January 2007 to May 2011 at a Level I trauma center. Inclusion criteria included penetrating torso injuries, systolic blood pressure less than or equal to 90 mm Hg, and managed with DCR and damage control surgery (DCS). There were two groups according to the quantity of fluid before DCS: (1) standard fluid resuscitation (SFR)greater than or equal to 150 mL of crystalloid; (2) RFR less than 150 mL of crystalloid. Demographics and outcomes were analyzed.
RESULTS:
Three hundred seven patients were included. Before DCS, 132 (43%) received less than 150 mL of crystalloids, grouped under RFR; and 175 (57%) received greater than or equal to 150 mL of crystalloids, grouped under SFR. Demographics and initial clinical characteristicswere similar between the study groups. Compared with the SFR group, RFR patients received less fluid preoperatively (129 mL vs. 2,757 mL; p G 0.001), exhibited a lower intraoperative mortality (9% vs. 32%; p G 0.001), and had a shorter hospital length of stay (13 vs. 18 days; p = 0.02). Patients in the SFR group had a lower trauma intensive care unit mortality (5 vs. 12%; p = 0.03) but exhibited a higher overall mortality. Patients receiving RFR demonstrated a survival benefit, with an odds ratio for mortality of 0.69 (95% confidence interval, 0.37Y0.91).
CONCLUSION:
To the best of our knowledge, this is the first civilian study that analyzes the impact of RFR in patients managed with DCR. Its use in conjunction with DCR for hypotensive trauma patients with penetrating injuries to the torso conveys an overall and early intraoperative survival benefit.
| Tags : remplissage, choc, hémorragie, perfusion
24/12/2011
HEA, vraiment sûrs ?: Réponse début 2012 ?
Fluid Resuscitation with 6% Hydroxyethyl Starch (130/0.4) in Acutely Ill Patients: An Updated Systematic Review and Meta-Analysis
Gattas DJ et all. Anesth Analg 2012; 114:159–69
Une autre méta-analyse sur l'inocuité ou pas des solutions d'HEA 130 000/0,4 (Voluven]. Rien ne permet de conclure pour ou pas. Les auteurs estiment nécessaire de s'assurer de l'inocuité réele de ces produits par des travaux conduits de manière indépendante de l'industrie et sur une population plus large que celle de réanimation habituellement incluse. Ils mettent par ailleurs en avant le retrait récent de plusieurs publications portant sur la sécurité de ce type d'HEA. Il cite une étude intitulée Crystalloid versus Hydroxyethyl Starch Trial (CHEST) réalisée en australie portant sur l'analyse de la mortalité à 90 jours en comparant ce type de solutés à du salé isotonique qui devrait voir ses premiers résultats produits début 2012.
| Tags : remplissage, perfusion, choc
10/12/2011
Back to the field: La réalité de terrain US sur l'intra-osseuse
| Tags : intraosseux, abord vasculaire, remplissage
08/12/2011
Document SFMU: Choc hémorragique en médecine de l'avant
| Tags : choc, hémorragie, remplissage, garrot, tourniquet
18/01/2011
Remplissage vasculaire et "Damage Control Resuscitation"
Pour compléter la note précédente, lisez la présentation proposée dans ce lien qui confirme le caractère relativement ténu des bases de certaines pratiques actuelles. Elle positionne le remplissage vasculaire comme un des éléments de la stratégie du "damage control resuscittaion", elle met en avant la prévention de l'hypothermie, elle rappelle les effets antiagrégants des hydroxy-ethylamidons et leur rôle néfastesur la formation du caillot de fibrine, ele rappelle l'intérêt de l'emploi d'antifibrinolytique comme l'acide tanexaminique (Exacyl) chez le traumatisé grave.
En ce qui concerne le sauvetage au combat:
la stratégie est
Perfuser en 20 min 250 ml de sérum salé hypertonique, suivi de 500 ml de macromolécules type VOLUVEN en cas non restauration de la perception du pouls radial et del'amélioration de la vigilence. Utiliser de l’adrénaline titrée IV (1 mg/10 ml ) en injectant ml par ml surtout si le blessé a été soumis à une explosion de forte puissance, dès la pose du second flacon de perfusion.
Réflechissez à
La prise en charge de l'hypothermie
L'emploi de l'exacyl qui est recommandé actuellement pour la prise en charge du polytraumatisé (Etude CRASH 2). Une autre étude confirme un intérêt encore plus important pour la prise en charge des blessés de guerre les plus hémorragiques(Etude Matters).
| Tags : remplissage, hémorragie
15/01/2011
Solutés hypersalés: Restons mesurés
Out-of-hospital Hypertonic Resuscitation After Traumatic Hypovolemic Shock. A Randomized, Placebo Controlled Trial -
Bulger EM et all.- Ann Surg 2011;0:1–11
---------------------------------------------------------------
Il existe un engouement important pour l'emploi des solutés hypersalés, en particulier ceux associés à une solution d'HEA 200/0,5 type HYPERHES. Pourtant cette pratique n'est pas validée (1, 2, 3). Le travail présenté confirme ce point et pose même la question de savoir si il n'existerait pas une tendance à la surmortalité lors du recours à des solutions hypersalées dans le sous groupe des sujets traumatisés non transfusés. Il est avancé comme explication un retard à la reconnaissance de l'état de choc, la possibilité de la majoration de l'anémie par l'hémodilution induite par le remplissage vasculaire, la majoration du saignement du fait d'une restauration trop importante de la pression artérielle ainsi que les effets vasodilatateurs des solutés hypersalés.
---------------------------------------------------------------
Objective: To determine whether out-of-hospital administration of hypertonic fluids would improve survival after severe injury with hemorrhagic shock.
Background: Hypertonic fluids have potential benefit in the resuscitation of severely injured patients because of rapid restoration of tissue perfusion, with a smaller volume, and modulation of the inflammatory response, to reduce subsequent organ injury.
Methods: Multicenter, randomized, blinded clinical trial, May 2006 to August 2008, 114 emergency medical services agencies in North America within the Resuscitation Outcomes Consortium. Inclusion criteria: injured patients, age ≥ 15 years with hypovolemic shock (systolic blood pressure ≤ 70 mm Hg or systolic blood pressure 71–90 mm Hg with heart rate ≥ 108 beats per minute). Initial resuscitation fluid, 250 mL of either 7.5% saline per 6% dextran 70 (hypertonic saline/dextran, HSD), 7.5% saline (hypertonic saline, HS), or 0.9% saline (normal saline, NS) administered by out-of-hospital providers. Primary outcome was 28-day survival. On the recommendation of the data and safety monitoring board, the study was stopped early (23% of proposed sample size) for futility and potential safety concern.
Results: A total of 853 treated patients were enrolled, among whom 62% were with blunt trauma, 38% with penetrating. There was no difference in 28-day survival—HSD: 74.5% (0.1; 95% confidence interval [CI], − 7.5 to 7.8); HS: 73.0% ( − 1.4; 95% CI, − 8.7–6.0); and NS: 74.4%, P = 0.91. There was a higher mortality for the postrandomization subgroup of patients who did not receive blood transfusions in the first 24 hours, who received hypertonic fluids compared to NS [28-day mortality—HSD: 10% (5.2; 95% CI, 0.4–10.1); HS: 12.2% (7.4; 95% CI, 2.5–12.2); and NS: 4.8%, P < 0.01].
Conclusion: Among injured patients with hypovolemic shock, initial resuscitation fluid treatment with either HS or HSD compared with NS, did not result in superior 28-day survival. However, interpretation of these findings is limited by the early stopping of the trial.
---------------------------------------------------------------
Cependant le contexte de ce travail ne correspond pas aux nôtres. Le sous-groupe des patients pris en charge pour traumatismes pénétrants n'est pas analysé de manière spécifique, un remplissage vasculaire associé plutôt libéral est permis ce qui ne correspond pas aux recommandations du sauvetage au combat, la typologie des traumatismes pénétrants civils ne correspond pas à celle observée au combat (4).
En pratique pour la prise en charge de blessés au combat, il convient donc de respecter les conditions d'emploi des sérums salés hypertonique à savoir:
1. Dès lors qu’il existe une plaie abdominale OU que le pouls radial n’est pas perçu ET que la conscience n’est pas normale surtout si il n’y a pas de traumatisme crânien.
2. Perfuser en 20 min 250 ml de sérum salé hypertonique, suivi de 500 ml de macromolécules type VOLUVEN (à défaut par 250 ml NaCl 7,5%).
3. Utiliser de l’adrénaline titrée IV (1 mg/10 ml ) en injectant ml par ml surtout si le blessé a été soumis à une explosion de forte puissance, dès la pose du second flacon de perfusion.
Avec pour objectif l'obtention d'un pouls radial perceptible, surtout si il existe un traumatisme crânien
| Tags : remplissage
21/12/2010
Hydroxyethylamidon: Attention !
Cette revue de littérature rappelle quelques données essentielles sur l'emploi des HEA pour le remplissage vasculaire. Il en ressort que le bien fondé de cette pratique n'est pas validé y compris pour les HEA de 3ème génération 130/0,4 dont fait partie le voluven pourtant les moins sujets à complications. Ces dernières sont repréesntées par le risque d'insuffisance rénale, la tendance au saignement et une tendance à l'augmentation de la mortalité. Il n'est pas sans intérêt de faire remarquer que l'HYPERHES est un soluté contennat un HEA de type 2005.
Première lecture
REVIEW ARTICLE
The Efficacy and Safety of Colloid Resuscitation in the Critically Ill
Christiane S. Hartog, MD, Michael Bauer, MD, and Konrad Reinhart, MD
(Anesth Analg 2011;112:156 –64)
Despite evidence from clinical studies and meta-analyses that resuscitation with colloids or crystalloids is equally effective in critically ill patients, and despite reports from high-quality clinical trials and meta-analyses regarding nephrotoxic effects, increased risk of bleeding, and a trend toward higher mortality in these patients after the use of hydroxyethyl starch (HES) solutions, colloids remain popular and the use of HES solutions is increasing worldwide. We investigated the major rationales for colloid use, namely that colloids are more effective plasma expanders than crystalloids, that synthetic colloids are as safe as albumin, that HES solutions have the best risk/benefit profile among the synthetic colloids, and that the third-generation HES 130/0.4 has fewer adverse effects than older starches. Evidence from clinical studies shows that comparable resuscitation is achieved with considerably less crystalloid volumes than frequently suggested, namely, 2-fold the volume of colloids. Albumin is safe in intensive care unit patients except in patients with closed head injury. All synthetic colloids, namely, dextran, gelatin, and HES have dose-related side effects, which are coagulopathy, renal failure, and tissue storage. In patients with severe sepsis, higher doses of HES may be associated with excess mortality. The assumption that third-generation HES 130/0.4 has fewer adverse effects is yet unproven. Clinical trials on HES 130/0.4 have notable shortcomings. Mostly, they were not performed in intensive care unit or emergency department patients, had short observation periods of 24 to 48 hours, used cumulative doses below 1 daily dose limit (50 mL/kg), and used unsuitable control fluids such as other HES solutions or gelatins. In conclusion, the preferred use of colloidal solutions for resuscitation of patients with acute hypovolemia is based on rationales that are not supported by clinical evidence. Synthetic colloids are not superior in critically ill adults and children but must be considered harmful depending on the cumulative dose administered. Safe threshold doses need to be determine in studies in high-risk patients and observation periods of 90 days. Such studies on HES 130/0.4 are still lacking despite its widespread and increasing use. Because there are safer and
equally effective alternatives in the form of crystalloids, use of synthetic colloids should be avoided except in the context of clinical studies.
Seconde lecture
La Société Française d'anesthésie-réanimation rappelle d'ailleurs également ce risque hémorragique y compris pour les HEA 10/0,4 notamment lors d'adminsitration aiguë.
"
L’albumine, les gélatines et l’amidon 130 000/0,4 (Voluven®) n’interfèrent pas, ou quasiment pas avec l’hémostase. La prudence reste toutefois conseillée : Comentaires Ainsi les effets secondaires des HEA ne sont pas que liés à eur adminsitration répétitive. Dans nos conditions d'emploi , il apparait nécessaire d'observer une certaine retenue dans ll'usage des HEA. Ceci plaide pour l'utilisation des solutés cristalloïdes tel que le Ringer lactate, le sérum salé hypertonique et pose la question d'un recours plus large au gélatines fluides modifiées malgré leur risque allergique (?)
- chez les patients insuffisants rénaux
- en cas de perfusion prolongée ou de volume de colloïdes important ;
- en cas de troubles de l’hémostase acquis ;
- chez les patients traités par antiplaquettaires ou anticoagulants ;
- en présence d’une anémie ou thrombopénie profonde ;
- chez les patients porteurs d’une maladie de Willebrand ;
- chez les patients de groupe sanguin O (ces patients ont spontanément un taux de Willebrand plus bas) ;
- en présence d’un saignement chirurgical actif ;
- en présence d’une transfusion massive ou d’une hypothermie.
| Tags : remplissage, choc, hémorragie