14/12/2023
Des gants non stériles pour le parage des plaies ?
Sterile vs Nonsterile Gloves for the Repair of Wounds and Lacerations: A Systematic Review and Meta-Analysis
Haman Y et Al.JAMA Surg. 2023 Dec 13. doi: 10.1001/jamasurg.2023.5814.
Le recours au port de gants stériles n'est pas utile lors du parage de plaies en condition d'isolement et de recomplètement difficile.

05/07/2022
Risques biologiques émergents: Etre prêts ?
A Hierarchy of Medical Countermeasures Against Biological Threats
26/03/2017
MEDEVAC Sangaris: Du médical avant tout
Évacuations médicales aériennes tactiques et stratégiques en République centrafricaine au cours de l’opération « Sangaris ». Synthèse des onze premiers mois d’opérations
Beylot V. et Al. médecine et armées, 2016, 44, 4, 087-096
-------------------------------------
Un état des lieux intéressants qui n'est pas sans rappeler l'histoire de nos anciens confrontés à l'isolement et à la dureté du climat. Les causes médicales de MEDEVAC en première ligne dont le Paludisme ?, les envenimations scorpioniques, les problèmes dentaires. Les blessures par armes de guerre apparaissent beaucoup moins fréquentes. Le contexte d'intervention: une guerre civile, les élongations et les problèmes climatiques expliquent beaucoup de chose. Une grosse différence l'emploi quasi systématique, hors Bangui, du vecteur aérien pour les medevac, vecteur ldont la mise en oeuvre a pu être optimisé par un centre de coordination dont le rôle est essentiel.
-------------------------------------
Au cours des onze premiers mois de l’opération « Sangaris », 249 évacuations médicales aériennes tactiques et 186 évacuations médicales aériennes stratégiques ont été réalisées. Nous proposons ici une présentation synthétique de ces évacuations. Dans les motifs d’évacuation, la place importante du paludisme (29 % des évacuations tactiques) est un reflet de l’épidémie à laquelle les forces françaises ont été confrontées. Les conditions de déploiement en interposition ont pu amplifier l’impact psychiatrique de cette mission (28 % des évacuations stratégiques) et participer à la réouverture du sas de fin de mission. La place des blessures de guerres (9 % des évacuations tactiques et 13 % des évacuations stratégiques) majoritairement dues à des éclats de grenades reste importante et illustre le risque inhérent à cet engagement.
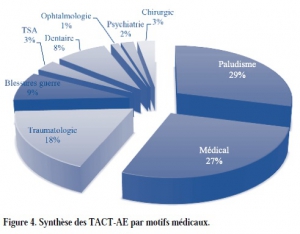
Enfin, si la chaîne de santé complète déployée au plus proche, en passant notamment par la nomadisation des équipes héliportées, a permis d’assurer un soutien médical de qualité, l’étendue de ce théâtre nous interpelle sur les délais et la catégorisation utilisée lors des évacuations tactiques.
| Tags : medevac
24/01/2016
Laver à l'eau: Oui !
Water is a safe and effective alternative to sterile normal saline for wound irrigation prior to suturing: a prospective, double-blind, randomised, controlled clinical trial
Weiss EA et Al. BMJ Open 2013;3:e001504. doi:10.1136/bmjopen-2012-001504
----------------------------------------------
Si les blessés de guerre meurent précocément par hémorragie, asphyxie ou souffrance cérébrale, Cette mortalité est aussi tardive: Suicides, Maladies thrombo-embolique et infections. Réduire le risque infectieus est donc important et cela se fait dès la prise en charge en réduisant la contamination des plaies par un nettoyage et un parage adaptée. L'emploi d'une eau propre est parfaitementpossible et doit donc être promu. Un exemple de cette démarche est proposé par cet article.
L'objectif de ce travail était d' évaluer s’il existait une différence significative du taux d’infection des plaies suturées aux urgences, et de valider l’hypothèse que l’usage d’une solution aqueuse exclusive (SS ou TW) était sûr et efficace. Le taux d’infection à un mois était faible sur une cohorte importante sans jamais avoir utilisé d’antiseptique. L’usage de l’eau du robinet comme solution de nettoyage fiable et économique est donc valide, dès lors que ses qualités bactériologiques sont contrôlées.
----------------------------------------------
Objective: To determine if there is a significant difference in the infection rates of wounds irrigated with sterile normal saline (SS) versus tap water (TW), before primary wound closure.
Design: Single centre, prospective, randomised, double-blind controlled trial. Wound irrigation solution type was computer randomised and allocation was done on a sequential basis.
Setting: Stanford University Medical Center Department of Emergency Medicine.
Participants: Patients older than 1 year of age, who presented to the emergency department with a soft tissue laceration requiring repair, were entered into the study under informed consent. Exclusion criteria included any underlying immunocompromising illness, current use of antibiotics, puncture or bite wounds, underlying tendon or bone involvement, or wounds more than 9 h old.
Interventions: Non-caregivers used a computer generated randomisation code to prepare irrigation basins prior to treatment. Patients had their wounds irrigated either with TW or SS prior to closure, controlling for the volume and irrigation method used. The patient, the treating physician and the physician checking the wound for infection were all blind regarding solution type. Structured follow-up was completed at 48 h and 30 days to determine the presence of infection.
Main outcome measures: The primary outcome measured was the difference in wound infection rates between the two randomised groups.
Results: During the 18-month study period, 663 consecutive patients were enrolled. After enrolment, 32 patients were later excluded; 29 patients because they were concurrently on antibiotics; two patients secondary to steroid use and one because of tendon involvement. Of the 631 remaining patients, 318 were randomised into the TW group and 313 into the SS group. Six patients were lost to follow-up (5 SS, 1 TW). A total of 625 patients were included in the statistical analysis. There were no differences in the demographic and clinical characteristics of the two groups. There were 20 infections 6.4% (95% CI 9.1% to 3.7%) in the SS group compared with 11 infections 3.5% (95% CI 5.5% to 1.5%) in the TW group, a difference of 2.9% (95% CI −0.4% to 5.7%).
Conclusions: There is no difference in the infection rate of wounds irrigated with either TW or SS solution, with a clinical trend towards fewer wound infections in the TW group, making it a safe and cost-effective alternative to SS for wound irrigation.
14/12/2013
Paludisme
Le paludisme est une maladie provoquée par des parasites du genrePlasmodium. Selon l’OMS, cette maladie cause aux alentours d’1 million de victimes par an dans le monde. Environ 40% de la population mondiale est exposée à la maladie et 500 millions de cas cliniques sont observés chaque année. La situation est d’autant plus préoccupante que depuis plusieurs années les parasites développent des résistances aux molécules antipaludiques et les moustiques craignent de moins en moins les insecticides. Aujourd’hui, aucun vaccin n’est disponible. (la fiche de l'institut Pasteur)
Le choléra
Le choléra est une maladie diarrhéique épidémique, strictement humaine, due à des bactéries appartenant aux sérogroupes O1 et O139 de l’espèce Vibrio cholerae. Ce bacille fût initialement observé par Pacini en 1854 puis isolé en 1883 par Koch en Egypte. La bactérie Vibrio cholerae sérogroupe O1, biotype El Tor, est répandue sur toute la planète, qui subit actuellement la septième pandémie de choléra. En 2009, 221 226 cas dont 4946 mortels, ont été déclarés à l’Organisation Mondiale de la Santé par 45 pays, appartenant à tous les continents à l’exception de l’Amérique centrale et de l’Amérique du Sud. L’Afrique est le continent le plus touché : les cas signalés représentent chaque année entre 95 et 99% du total mondial. Le taux global de létalité a été de 2,24%, en 2009, mais a dépassé les 30% parmi les groupes vulnérables résidant dans des zones à haut risque de choléra. Des chiffres bien en dessous de la réalité en raison de la sous-notification des cas, des insuffisances des systèmes de surveillance et de l’absence d’une terminologie normalisée pour la définition d’un cas de choléra. C’est ainsi que, uniquement au Bangladesh, le nombre estimé de cas de choléra survenant chaque année est compris entre 100 000 et 600 000, alors qu’aucun cas n’est notifié à l’OMS. (la fiche de l'institut Pasteur)
01/10/2013
Infection in conflict wound
Infection in conflict wound
Eardley WGP et All. Phil. Trans. R. Soc. B (2011) 366, 204–218
Although mechanisms of modern military wounding may be distinct from those of ancient conflicts, the infectious sequelae of ballistic trauma and the evolving microbial flora of war wounds remain a considerable burden on both the injured combatant and their deployed medical systems. Battlefieldsurgeons of ancient times favoured suppuration in war wounding and as such Galenic encouragement of pus formation would hinder progress in wound care for centuries. Napoleonic surgeonseventually abandoned this mantra, embracing radical surgical intervention, primarily by amputation, to prevent infection. Later, microscopy enabled identification of microorganisms and characterization of wound flora. Concurrent advances in sanitation and evacuation enabled improved outcomes and establishment of modern military medical systems. Advances in medical doctrine and technology afford those injured in current conflicts with increasing survivability through rapid evacuation, sophisticated resuscitation and timely surgical intervention. Infectious complications in those that do survive, however, are a major concern. Addressing antibiotic use, nosocomial transmission and infectious sequelae are a current clinical management and research priority and will remain so in an era characterized by a massive burden of combat extremity injury. This paper provides a review of infection in combat wounding from a historical setting through to the modern evidence base.
| Tags : infection
21/09/2013
Contamination des plaies: A l'entrée et la sortie
Effect of Initial Projectile Speed on Contamination Distribution in a Lower Extremity Surrogate “Wound Track”
Krebsbach MA et All., Military Medicine, 177, 5:573, 2012
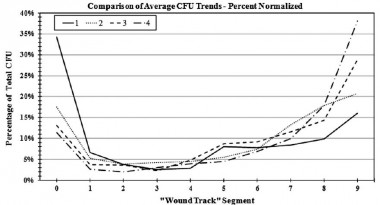
Le nettoyage précoce et la couverture des orifices d'entrée et de sortie sont donc théoriquement des maillons importants de la lutte contre l'infection des plaies de guerre.
| Tags : infection, balistique, pansement
27/08/2011
Prévention des infections des traumatisés de guerre
| Tags : infection
16/08/2011
Guidelines for the prevention of infections associated with combat-related injuries: 2011 update
Une mise à jour du guide US de prévention des infections. A lire et à relire:
- Emballer les plaies avec des pansements STERILES.
- La céfazoline en première ligne avec comme alternative la clindamycine. Le détail ici.
- Il n'est pas utile d'ajouter de la pénicilline G pour la gangrène gazeuse.
- L'antibiothérapie doit être débutée au plus tôt, sur le terrain que si l'evasan est ou risque d'être tardive: Idéalement dans les 3 heures suivant la blessure.
- L'irrigation à BASSE PRESSION des plaies par sérum salé ou eau de boisson est efficace. Le volume nécessare n'est pas connu. Un volume minimum de 3 l/j est avancé.
La synthèse est ici


