26/10/2010
Coniotomie: Connaître l'anatomie aide
Une publication récente résume de manière simple ce qu'il faut savoir, et tout cela en anglais bien sûr.
| Tags : airway, coniotomie
16/10/2010
Alternative à l'intubation; La coniotomie chirurgicale
Il existe un grand débat concernant les alternatives à l'intubation préhospitalière. Si les dispositifs laryngés apparaissent une alternative du fait de taux d'insertion satisfaisant en particulier le tube KING LT, il n'en demeure toujours pas moins qu'il ne représente toujours pas une solution réelle en conditions de combat du fait de la nécessité de réaliser une anesthésie générale, de l'absence de protection contre le risque d'inhalation, et de limitations importantes en terme de ventilation (pression et déplacement de tube pendant le transport). Ces dispositifs sont par ailleurs relativement volumineux. La recommandation en condition de combat est de privilégier la coniotomie chirurgicale sous AL.
-------------------------------------------------------------------
Prehosp Emerg Care. 2010 Oct-Dec;14(4):515-30.
A meta-analysis of prehospital airway control techniques part II: alternative airway devices and cricothyrotomy success rates.
Hubble MW, Wilfong DA, Brown LH, Hertelendy A, Benner RW.
Emergency Medical Care Program, 122 Moore Building, Western Carolina University, Cullowhee, NC 28723, USA. mhubble@email.wcu.edu
Abstract
BACKGROUND: Airway management is a key component of prehospital care for seriously ill and injured patients. Oral endotracheal intubation (OETI) is the definitive airway of choice in most emergency medical services (EMS) systems. However, OETI may not be an approved skill for some clinicians or may prove problematic in certain patients because of anatomic abnormalities, trauma, or inadequate relaxation. In these situations alternative airways are frequently employed. However, the reported success rates for these devices vary widely, and established benchmarks are lacking.
OBJECTIVE: We sought to determine pooled estimates of the success rates of alternative airway devices (AADs) and needle cricothyrotomy (NCRIC) and surgical cricothyrotomy (SCRIC) placement through a meta-analysis of the literature.
METHODS: We performed a systematic literature search for all English-language articles reporting success rates for AADs, SCRIC, and NCRIC. Studies of field procedures performed by prehospital personnel from any nation were included. All titles were reviewed independently by two authors using prespecified inclusion criteria. Pooled estimates of success rates for each airway technique were calculated using a random-effects meta-analysis model.
RESULTS: Of 2,005 prehospital airway titles identified, 35 unique studies were retained for analysis of AAD success rates, encompassing a total of 10,172 prehospital patients. The success rates for SCRIC and NCRIC were analyzed across an additional 21 studies totaling 512 patients. The pooled estimates (and 95% confidence intervals [CIs]) for intervention success across all clinicians and patients were as follows: esophageal obturator airway-esophageal gastric tube airway (EOA-EGTA) 92.6% (90.1%-94.5%); pharyngeotracheal lumen airway (PTLA) 82.1% (74.0%-88.0%); esophageal-tracheal Combitube (ETC) 85.4% (77.3%-91.0%); laryngeal mask airway (LMA) 87.4% (79.0%-92.8%); King Laryngeal Tube airway (King LT) 96.5% (71.2%-99.7%); NCRIC 65.8% (42.3%-83.59%); and SCRIC 90.5% (84.8%-94.2%).
CONCLUSIONS: We provide pooled estimates for prehospital AAD, NCRIC, and SCRIC airway interventions. Of the AADs, the King LT demonstrated the highest insertion success rate (96.5%), although this estimate is based on limited data, and data regarding its ventilatory effectiveness are lacking; more data are available for the ETC and LMA. The ETC, LMA, and PTLA all had similar-but lower-success rates (82.1%-87.4%). NCRIC has a low rate of success (65.8%); SCRIC has a much higher success rate (90.5%) and should be considered the preferred percutaneous rescue airway.
-------------------------------------------------------------------
| Tags : airway
Intubation préhospitalière: Comment ?
On peut intuber en pré-hospitalier sans anesthésie (sous AL de glotte) mais c'est mieux avec des agents de sédation et encore mieux avec un protocole d'intubation en séquence rapide. L'intubation nasotrachéale: C'est moins bien, voire sujet à caution.
Prehosp Emerg Care. 2010 Jul-Sep;14(3):377-401.
A meta-analysis of prehospital airway control techniques part I: orotracheal and nasotracheal intubation success rates.
Hubble MW, Brown L, Wilfong DA, Hertelendy A, Benner RW, Richards ME.
Emergency Medical Care Program, Western Carolina University, Cullowhee, North Carolina 28723, USA. mhubble@email.wcu.edu
Abstract
BACKGROUND: Airway management is a key component of prehospital care for seriously ill and injured patients. Although endotracheal intubation has been a commonly performed prehospital procedure for nearly three decades, the safety and efficacy profile of prehospital intubation has been challenged in the last decade. Reported intubation success rates vary widely, and established benchmarks are lacking.
OBJECTIVE: We sought to determine pooled estimates for oral endotracheal intubation (OETI) and nasotracheal intubation (NTI) placement success rates through a meta-analysis of the literature.
METHODS: We performed a systematic literature search for all English-language articles reporting placement success rates for prehospital intubation. Studies of field procedures performed by prehospital personnel from any nation were included. All titles were reviewed independently by two authors using prespecified inclusion criteria. Pooled estimates of success rates for each airway technique, including drug-facilitated intubation (DFI) and rapid-sequence intubation (RSI), were calculated using a random-effects model. Historical trends were evaluated using meta-regression.
RESULTS: Of 2,005 identified titles reviewed, 117 studies addressed OETI and 23 addressed NTI, encompassing a total of 57,132 prehospital patients. There was substantial interrater reliability in the review process (kappa = 0.81). The pooled estimates (and 95% confidence intervals [CIs]) for intervention success for nonphysician clinicians were as follows: overall non-RSI/non-DFI OETI success rate: 86.3% (82.6%-89.4%); OETI for non-cardiac arrest patients: 69.8% (50.9%-83.8%); DFI 86.8% (80.2%-91.4%); and RSI 96.7% (94.7%-98.0%). For pediatric patients, the paramedic OETI success rate was 83.2% (55.2%-95.2%). The overall NTI success rate for nonphysician clinicians was 75.9% (65.9%-83.7%). The historical trend of OETI reflects a 0.49% decline in success rates per year.
CONCLUSIONS: We provide pooled estimates of placement success rates for prehospital airway interventions. For some patient and clinician characteristics, OETI has relatively low success rates. For nonarrest patients, DFI and RSI appear to increase success rates. Across all clinicians, NTI has a low rate of success, raising questions about the safety and efficacy of this procedure.
------------------------------------------------------------------------------------------------------------------------------------------------------
| Tags : airway
"Scoop and run" or "stay and play"
Lire ce documentVaste débat qui voit les deux modalités coexister au sein de structures disposant d'organisations avancées en matière e prise en charge pré-hospitalière. Pourtant au sein du pays prônant le scoop and run, il semble que quelques mérites soient trouver au "stay and play", notamment en zone rurale ne disposant pas dune infrastruture hospitalière très dense. Lire ce document
12/10/2010
Tourniquet: Un algorithme
Le concept du garrot tactique est basé sur le fait que la pose d'un garrot est le moyen le plus simple pour arrêter une hémorragie des membres mais que l'indication doit être validé le plus tôt possible. Un algorithme visible ici peut être proposé.
11/10/2010
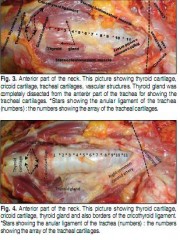
Coniotomie: Avec un guide !
La coniotmie ou cricothyrotomie est unetechnique essentielle à maîtriser pour une prise en charge optimale des blessés de la face présentant une obstruction des voies aériennes ( le A du SAFE ABC MARCHE). ICI vous est présenté une technique qu'il faut connaître.
| Tags : airway, coniotomie
Contrôle préhospitalier des hémorragies externes
L'arrêt des hémorragies fait appel à la mise en oeuvre d'un ensemble de moyens représentés par la compression directe des plaies, la mise en place de pansements et de bandage compressifs, la rembourrage de plaie, l'emploi de pansements hémostatiques et la pose de garrrôts. (lire ce document)
10/10/2010
Exsufflation à l'aiguille: Pas n'importe comment !
L'exsufflation à l'aiguille en condition de combat diffère de la pratique habituelle. Le combattant est porteur d'effet de protection, l'épaisseur de la paroi thoracique de sujet musclé est importante, le stress lié au combat rend moins serein la réalisation du geste. Aussi est i important de privilégier les abords latéraux, du moins toujours pour les abords antérieurs un point de ponction situé en dehors d'une ligne passant par le mamelon et d'une ligne passant par la fourchette sternale. Ceci diffère des repères habituels dont l'emploi peut être source de de ponctions trop médianes génératrices de complications.
Les dangers d'une exsufflation à l'aiguille mal conduite
| Tags : décompression
07/10/2010
Coniotomie: Chirurgie vs percutané ?
Volume 8, Issue 4, October-December 2004, Pages 424-426
Michelle Fischer Keane MD ,
,  , Kathryn H. Brinsfield MD, K. Sophia Dyer MD, Simon Roy MD and Daniel White EMT-P
, Kathryn H. Brinsfield MD, K. Sophia Dyer MD, Simon Roy MD and Daniel White EMT-P
Abstract
Objective
To compare the speeds and success rates of placement for percutaneous cricothyrotomy versus surgical or open cricothyrotomy.
Methods
Twenty-two paramedics (mean 9.7 years of experience), with training in both methods, were timed using a pig trachea in a crossover model. An emergency physician performed timing and documentation of success; timing commenced after the equipment was ready and the membrane was identified. Paramedics were randomly assigned by a coin toss to start in either group. All were actively employed by a municipal third-service emergency medical services (EMS) agency. Paramedics who did not complete one of the methods correctly were excluded from speed analysis. Data were analyzed using descriptive statistics, a t-test of paired samples, and confidence intervals for matched samples.
Results
Placement of a surgical cricothyrotomy was significantly faster (mean 28 seconds, range 10–78 seconds) than the percutaneous method (mean 123 seconds, range 58–257 seconds) (p < 0.001). Mean difference between the 20 matched percutaneous versus surgical pairs was 93.75 seconds (95% CI 72.3, 115.2). The surgical route had a 100% success rate at obtaining airway control, whereas the percutaneous method had a 90.9% success rate (p = 0.1).
Conclusion
In an animal model, surgical cricothyrotomy appeared to be a preferable method for establishing a definitive airway over the percutaneous method. Further research is required to define the optimal approach in the prehospital setting for the invasive airway.
05/10/2010
Matrice de saisie du registre des actes
Le progrès dans la prise en charge des blessés en général et des blessés de guerre en particulier passe par une meilleure connaissance de ces blessures et de la façon dont elles sont traitées, notamment au début. Le dossier médical de ces blessés est souvent difficile à récupérer et nʼest en général pas utile pour connaître les circonstances précises du début de la prise en charge. Il est alors difficile de reconnaître et de valoriser votre travail.
Ce registre se propose de vous aider à recueillir ces données pour enfin savoir précisément ce qui est fait et dans quelles conditions, à lʼavant. Les fiches qui constituent ce registre sont à remplir après lʼévacuation du blessé, ou au retour à votre base quand vous recomplétez votre trousse par exemple. Il sʼagit de le faire quand cʼest encore frais dans votre mémoire. Ce nʼest pas un contrôle de votre activité ni de la manière dont vous avez travaillé. Il s'agit dʼun travail scientifique qui vise à recueillir en toute objectivité ce qui est fait quand les équipes de terrain sont confrontées à la prise en charge dʼun blessé. Quant à savoir ce quʼil faut remplir, soyez simples : ne remplissez pas de fiche sʼil sʼagit dʼun malade, même grave, remplissez une fiche sʼil sʼagit dʼune blessure. Même sʼil ne sʼagit pas dʼun blessé de guerre, précisez alors quʼil sʼagit dʼun accident. Nʼayez pas peur de trop remplir, si vous avez un doute remplissez une fiche, nous verrons après si nous en tenons compte. A lʼextrême, si dans votre registre, il nʼy a que des fiches concernant des blessures bénignes arrivées en sport ou à lʼentraînement, cʼest une information importante à mettre en évidence. A lʼinverse, vous pouvez aussi remplir une fiche si votre blessé était mort dʼemblée, il y a une rubrique spéciale. N'hésitez pas à commencer à remplir une fiche même si vous nʼavez pas tous les renseignements. Il vaut mieux une fiche incomplète que pas de fiche alors quʼil y avait un blessé.
Cette fiche ne doit pas suivre le blessé, elle reste dans votre registre et sʼajoute aux autres au fur et à mesure de votre activité pour en garder la mémoire. A la fin de votre mission ce registre servira en premier lieu à vous aider à valoriser votre activité en vous donnant les données nécessaires pour établir les statistiques du rapport de fin de mission. Ce registre est le vôtre, vous lʼemmenez à la fin de la mission. Il est aussi un support de formation et un outil de débriefing. Enfin faites en parvenir une copie au CITERA de Lyon qui collige les données pour adapter la formation des équipes qui vous relèveront.
04/10/2010
Registre santé Les premiers résultats
Les premiers résultats du registre santé des actes de sauvetagae au combat.
Soutien santé d'un GTIA
La réflexion d'une équipe présentée au CARUM 2010